高齢者の転倒を防ぐには?|介護現場・家庭で実践できる予防と支援のすべて

高齢者が転倒しやすくなる身体的・心理的な変化とは
高齢者の転倒事故は、日常生活において非常に身近なリスクであり、介護現場でも家庭でも常に警戒が必要な問題です。転倒は単なるアクシデントではなく、その後の生活機能や自立度に大きく影響を及ぼす転機となりえます。では、なぜ高齢者は若い世代に比べて転倒しやすくなるのでしょうか。その背景にある身体的・心理的な変化を整理し、転倒のリスク要因について具体的に見ていきます。
-
前傾姿勢と関節の硬化
加齢により筋肉や関節の柔軟性が低下すると、直立姿勢を維持するのが難しくなり、前傾姿勢をとることが多くなります。この姿勢では足元が見えにくくなり、つまずきやすくなるリスクが上がります。 -
すり足歩行と歩幅の縮小
膝や足首の可動域が狭くなり、足をしっかりと持ち上げることが難しくなると、すり足で歩くようになります。さらに、筋力や平衡感覚の低下により歩幅も狭くなり、重心が安定せず転倒しやすくなります。 -
視覚・聴覚・感覚機能の低下
加齢による視力低下や明暗差への順応力の低下は、障害物の発見を遅らせる原因になります。さらに、足裏の感覚鈍化によって床の変化を感じ取れず、バランスを崩す一因にもなります。
このように、身体機能の変化は転倒リスクに直結します。しかし、それだけではありません。見落とされがちな心理的な側面も、転倒に大きく関与しています。
動かない方が安全という思い込み
一度転倒を経験した高齢者の中には、「動くとまた転んでしまうのではないか」といった恐怖心を強く持つ方がいます。そのために活動量が減り、筋力低下が進んでさらに転倒しやすくなるという悪循環に陥ることがあります。この状態は「生活不活発病」と呼ばれ、身体だけでなく認知機能の低下にもつながるため注意が必要です。
過剰な自己判断と助けの拒否
一方で、自分はまだ大丈夫という過信も危険です。手すりや歩行器の使用を拒んでしまったり、周囲の介助を煩わしく感じたりすることがあります。こうした行動は、かえって転倒の危険性を高めてしまいます。
抑うつや認知機能低下との関係
抑うつ状態にある高齢者は身体を動かす意欲そのものが減退していることがあり、それが筋力や反応速度の低下につながります。また、軽度認知症やMCI(軽度認知障害)などで周囲の環境認知がうまくいかないと、危険の察知が遅れて転倒を招くこともあります。
日常生活の中で起こりやすい小さな変化の見落とし
高齢者が転倒する背景には、身体や心理だけでなく、日常のちょっとした変化が関係することもあります。たとえば、階段の上り下りが面倒になってきた、靴を履くのが億劫になってきた、椅子に深く座らなくなったなど、一見些細な変化が転倒予兆のサインとなっているケースもあります。
こうした変化は本人も無意識であることが多く、周囲が気づかなければ見過ごされてしまいがちです。「なんとなく元気がない」「動きが小さくなった」といった印象があるときには、転倒リスクのサインとして注意深く観察することが大切です。
年齢とともに変化するバランス維持の難しさ

年齢を重ねることで変化するのは筋肉量だけではありません。姿勢を維持するための感覚情報(視覚・前庭感覚・深部感覚)も衰えていきます。たとえば、夜間に足元が見えづらい環境でバランスを保つには、複数の感覚を駆使する必要があります。しかしそのいずれかが低下すると、瞬時の反応や体勢維持が困難となり、わずかな段差や傾斜でも転倒につながるのです。
また、バランスを取るには足の筋力だけでなく、体幹の安定性が大事です。椅子に座っているときに前屈みの姿勢でバランスを取るのが難しい場合、すでに腹部や背部の筋力が低下しているサインかもしれません。
加齢と共に変化する歩行パターン
高齢者の歩行には、いくつかの特徴的な変化が表れます。
| 変化のタイプ | 特徴 | 転倒への影響 |
|---|---|---|
| すり足歩行 | 足を引きずるようにして歩く | 段差や敷物につまずきやすくなる |
| 小刻み歩行 | 歩幅が極端に狭くなる | 重心移動が難しく後方転倒しやすい |
| 前傾姿勢 | 背中を丸めて前かがみになる | 足元が見えにくくつまずきやすい |
このような歩行パターンの変化は、身体の状態を反映するシグナルです。歩き方を観察することで、早期にリスクに気づき、対応につなげることができます。
高齢者が転倒しやすくなる要因は、身体的な衰えだけでなく、心理面や日常動作のわずかな変化まで複雑に絡み合っています。大切なのは、それらを早めに察知し、環境や習慣を整えることです。小さな違和感に敏感になることが、転倒予防となります。
繰り返す転倒が招くリスク|骨折・寝たきり・生活不活発病

高齢者が一度転倒を経験すると、同じような場面や動作で再び転倒する可能性が高まります。これは「再転倒リスク」とも呼ばれ、転倒が連鎖的に続くことで、心身の状態に深刻な影響を及ぼすことが明らかになっています。特に転倒が引き金となって骨折・寝たきり・生活不活発病といった重大な二次的被害を引き起こすことです。
では、繰り返される転倒がどのように高齢者の生活に影響を与えるかを、段階的に整理して見ていきましょう。
転倒によって起こる主なリスクとその影響
| リスク | 主な症状・影響 | 二次的リスク |
|---|---|---|
| 骨折 | 大腿骨頸部骨折・脊椎圧迫骨折など、回復に長期を要する | 運動制限・入院・認知機能の低下 |
| 寝たきり | 骨折や衰弱によりベッド上生活が継続する | 褥瘡・肺炎・廃用症候群 |
| 生活不活発病 | 活動量が著しく低下し、筋力・意欲の喪失が進行 | 要介護状態の悪化・QOLの低下 |
繰り返す転倒がもたらす心理的影響
転倒によるリスクは肉体的なものだけではありません。特に高齢者にとって、転倒後の恐怖心は日常動作への自信喪失を招き、外出や人との関わりを避ける原因となることがあります。
「動くと危ない」「また倒れるかもしれない」といった不安は、心のブレーキとなって活動量を低下させます。これは筋力や持久力のさらなる低下につながり、転倒のリスクをさらに高めるという負のループを生み出してしまいます。
骨折後に活動が減り、そのまま車椅子中心の生活になってしまった高齢者は、わずか数ヶ月で立ち上がりや歩行の能力が失われるケースもあります。これは廃用症候群の典型的な進行であり、適切なリハビリや運動の機会を失うことで自立生活への復帰が難しくなります。
骨折はどこに起こりやすいのか
高齢者の骨密度は加齢とともに減少し、ちょっとした衝撃でも骨折するリスクが高まります。特に転倒により影響を受けやすい部位は以下の通りです。
-
大腿骨頸部尻もちや横転時に骨折しやすく、回復に時間がかかる。
-
脊椎腰を打ったときに圧迫骨折を起こし、慢性的な痛みにつながる。
-
手首・肩とっさに手をついた際に骨折しやすい部位。
これらの骨折は、自立歩行を困難にし、日常生活全体に大きな影響を及ぼします。
活動量の低下が連鎖的に招く生活不活発病
転倒による恐怖心や骨折による安静生活が長引くと、「生活不活発病」と呼ばれる状態に陥ることがあります。これは、体を動かす機会が減ったことにより筋力や持久力、内臓機能までもが急速に衰える症状を指します。
生活不活発病は単なる体力低下にとどまらず、認知機能や心の健康にも大きな影響を及ぼします。日々の会話や買い物、家事などの行動が減ることで、刺激が減り、認知機能の維持が難しくなります。また、「できない自分」に対する失望感が続くと、抑うつ傾向を強めることにもつながります。
さらに、この状態が進行すると、入浴・トイレ・食事などの基本的な生活動作にまで支援が必要となるようになり、要介護度が上がる大きな要因となってしまうのです。
転倒による入院が引き起こす二次的課題
高齢者が転倒し骨折を伴うと、入院による治療が必要になるケースが少なくありません。しかし、入院生活には別のリスクも潜んでいます。
病室での長時間の安静は、足腰の筋肉をさらに弱らせます。さらに、病院の非日常的な環境によりせん妄や見当識障害(今が何月何日かわからなくなる)を引き起こすこともあります。これは、認知症を発症・悪化させる一因となり、退院後の生活に深刻な影響を残します。
また、医療機関での処方薬の変更によって、平衡感覚や意識レベルに影響を及ぼす薬剤が処方されることもあり、これが再転倒の引き金になる場合もあるため注意が必要です。
介護負担と家族の生活への影響
高齢者が転倒をきっかけに要介護状態へ移行すると、その影響は本人だけにとどまりません。家族や同居者の生活にも大きな変化が生じます。
たとえば、通院や排泄介助、食事支援などの時間的拘束が発生し、介護者の就労や自分の時間が著しく制限されます。これは介護うつや共倒れといった家族問題を招くこともあるため、転倒予防は個人の問題にとどまらず、家庭全体の課題ともいえるでしょう。
QOL(生活の質)の低下が引き起こすこと
QOLとは、日々の暮らしにおける満足度や幸福感を指す言葉です。転倒によって外出機会が減り、趣味や人との関わりが失われると、生活に対する満足感が急速に低下します。
「買い物に行けなくなった」「趣味のサークルを辞めた」「友人と会うことが減った」といった変化は、小さなように見えても本人にとっては大きな喪失です。こうした積み重ねが、心の元気を奪い、閉じこもりや引きこもりにつながることもあります。
転倒という出来事が、高齢者の生活そのものを大きく変えてしまうことは少なくありません。だからこそ、日頃からの予防や支援体制の整備が、単なる安全対策ではなく、その人らしい暮らしを守ることにつながるのです。
介護現場で実践されている転倒予防の運動とトレーニング
介護施設やデイサービスでは、高齢者の転倒を防ぐために多くのトレーニングが日常的に取り入れられています。特に、身体の機能を維持・改善することは、転倒リスクを下げるうえで欠かせない視点です。実際の現場で多く採用されている運動メニューや工夫を、目的ごとに整理してみます。
① 筋力維持・強化/② 柔軟性の確保/③ バランス機能の向上
これらを複合的に組み合わせたプログラムが、施設では日常的に活用されています。
筋力強化を目的とした体操
転倒予防の基本は足腰の筋力維持です。特に、大腿四頭筋や下腿三頭筋といった下肢の筋肉を鍛えることで、立ち上がりや歩行の安定性が向上します。
-
椅子スクワット
椅子を使って行う簡易スクワット。座った姿勢からゆっくり立ち上がり、再び腰を下ろすことで太ももとお尻を強化します。
-
足踏み運動
その場で足を高く上げる足踏み。腸腰筋や体幹部にも刺激が入り、歩行時の安定感が向上します。
運動に不慣れな高齢者には、まずは座位でできるトレーニングからスタートし、慣れてきたら立位へと段階的にレベルアップすることが大切です。
柔軟性を高めるストレッチ
筋力だけでなく、関節の可動域を保つことも転倒防止には不可欠です。ストレッチによって硬くなった筋肉や腱を柔らかく保ち、歩行時の動作に余裕をもたせることができます。
- 肩・背中のストレッチで上半身の可動域を確保
- ふくらはぎのストレッチで足首の柔軟性を維持
- 太ももの裏(ハムストリングス)を伸ばし、膝の動きを改善
ストレッチはトレーニング前後に取り入れることで、筋肉の損傷を防ぐだけでなく、リラックス効果も期待できます。無理をせず、気持ちいいと感じる範囲で行うのがポイントです。

体幹・バランス機能の向上
体幹の安定は、転倒の回避動作に直結します。バランスを保つ力を鍛えることで、よろけたときのリカバリー能力を高められます。
おすすめの体幹運動
- 骨盤を前後に動かすトレーニング(座位で実施)
- 片足立ちでのバランス体操(支えを用意)
- かかと上げ・つま先上げ運動(足首の可動域と連動)
- 前方・側方リーチ体操(腕を伸ばして重心コントロール)
バランス能力は筋力に比べて意識されにくい分、転倒リスクに直結しやすい弱点です。日常的に取り入れておくことで、安全な動作が習慣化されていきます。
介護施設での工夫された導入方法
実際の介護現場では、利用者の状態に合わせた柔軟な運用がされています。一律の運動メニューではなく、曜日ごとにテーマを変えたり、グループ別・個別に分けた調整を行ったりすることで、無理なく・安全に・効果的に実施できるよう工夫されています。
たとえば、月曜日は座位中心のストレッチ、火曜日は立位での筋力トレーニング、水曜日はバランス体操、木曜日は音楽に合わせたリズム運動、金曜日はレクリエーション形式でゲームを取り入れる、といったプログラムが組まれています。
このように変化をつけることで、飽きが来ず、楽しみながら取り組むことができるというメリットがあります。
一人ひとりに合わせた負荷設定が鍵
高齢者の体力や病歴は個人差が大きく、一律のトレーニングでは十分な効果が得られないこともあります。そのため、施設では理学療法士や看護師が事前に機能評価を行い、負荷や回数を細かく調整したメニューを提案しています。
たとえば、膝に痛みがある方には足踏み運動よりも足首の運動から始めたり、認知症の進行がある方には模倣しやすいリズム運動を導入するなどの工夫がされています。また、支援者が1対1で付き添うことで、不安感を取り除きつつ、確実に実施できる体制を整えています。
続けることで見えてくる小さな変化
転倒予防の運動は、即効性があるものではありません。しかし、1ヶ月、3ヶ月と継続していく中で、「立ち上がりがスムーズになった」「歩く姿勢が安定してきた」といった変化が見られるようになります。
この「できるようになった」という感覚は、高齢者にとって大きな自信となります。「自分にもまだできることがある」「少しでも元気でいたい」と感じることが、意欲の維持や抑うつの予防にもつながっていきます。
また、スタッフとの会話や仲間との共通体験も、孤独感の軽減や社会的交流を促進する要素です。運動の場は、身体だけでなく心の健康を支える役割も果たしているのです。
「転ばない体をつくる」から「自分らしく動ける日常」へ
介護現場での転倒予防運動は、単に怪我を防ぐためだけの取り組みではありません。その本質は、高齢者が自分の力で動き、自分らしく暮らし続けるための基盤を築くことにあります。
支援する側が「できないこと」に目を向けるのではなく、「できることをどう増やすか」という視点で関わることで、高齢者の暮らしはより豊かになります。
介護現場で培われたこれらの運動習慣は、自宅でも応用が可能です。安全に、楽しく、そして続けられる仕組みを作ること。それこそが、転倒予防の最大の効果を引き出す鍵といえるでしょう。
座位・立位別にできる転倒予防体操|筋力・ストレッチ・バランス強化

高齢者の転倒予防には、筋力トレーニングやストレッチだけでなく、バランス能力の維持・改善も必要不可欠です。ただし、身体機能には個人差があるため、誰もが同じ方法で体を動かせるわけではありません。そこで効果的なのが、座ったままできる体操と立った状態で行う体操を、状況に応じて使い分ける方法です。
それでは、座位・立位の2パターンに分けて、介護施設や家庭で実践されている体操がどういうものかを目的別に整理し、見た目にもわかりやすく並列でご紹介します。
座位でできる体操
-
足首上下運動
かかとを床につけてつま先を上下に動かす。ふくらはぎと足首の柔軟性を保ち、歩行時の安定性を高めます。
-
膝伸ばし運動
片足ずつ前方に伸ばし、膝をまっすぐにした状態を数秒キープ。太もも(大腿四頭筋)の筋力維持に有効です。
-
骨盤ゆらし体操
骨盤を前後に揺らすことで、体幹バランスを高めます。背筋を伸ばしてゆっくり動かすのがコツです。
立位でできる体操
-
つま先立ち・かかと上げ
椅子や手すりにつかまりながら、つま先立ちやかかと上げを繰り返すことで、ふくらはぎと足の筋力を強化します。
-
片足立ちトレーニング
安全を確保したうえで片足立ちを10秒間キープ。バランス感覚と股関節の安定性を鍛えます。
-
ステップ踏み体操
前後・左右に一歩ずつ足を踏み出す練習。方向転換時の転倒を防ぐための基礎づくりになります。
目的別にみる座位・立位体操の選び方
| 目的 | 座位でできる体操 | 立位で行う体操 |
|---|---|---|
| 筋力強化 | 足踏み/膝伸ばし | スクワット/片足立ち |
| バランス強化 | 骨盤ゆらし/体幹ツイスト | 前後ステップ/側方リーチ |
| 柔軟性維持 | 足首まわし/肩回し | 股関節ストレッチ/体側伸ばし |
このように、体の状態に合わせて座位・立位を選択しながら、日々のルーチンに無理なく取り入れていくことが、転倒予防の基本となります。
体操を日常に取り入れる工夫と継続のコツ
転倒予防体操の効果を実感するには、1回の運動量よりも「継続できる習慣づけ」が大切です。1日10分でも毎日行うことによって、筋力や柔軟性の維持に確実につながっていきます。
継続しやすくするためには、生活の流れの中に「運動タイム」を自然に組み込むのがポイントです。たとえば、以下のようなタイミングが効果的です。
- 食後に椅子に座ったまま膝の曲げ伸ばしを3分間
- テレビを見ながら足首の上下運動や足踏み
- 入浴前後に肩や体側のストレッチ
運動を義務としてではなく、生活の一部として取り入れることで、気負いなく続けることができます。
安全に体操を実施するためのポイント
特に立位の運動では、転倒リスクを最小限に抑えるために安全確保が不可欠です。以下のポイントを押さえておくことで、より安心して実践できます。
- 足元は滑りにくく、動きやすい服装で行う
- 椅子や手すり、机など安定した支えを確保する
- 体調不良時や疲労時には無理をしない
- 急に動かず、ゆっくり丁寧に動作を行う
- 立ちくらみやふらつきがあれば、すぐに中止する
実際に取り入れている方の声
デイサービスや高齢者向け住宅などの現場では、転倒予防体操を導入した利用者から次のような声が聞かれています。

このように、運動の効果は身体的な改善だけでなく、気持ちのリズムや日常生活の自立感にもつながっています。特に集団での体操はコミュニケーションの場にもなり、孤立感の軽減にも寄与します。
日常動作と体操をつなげる発想
体操は「特別な時間」に行うものと思われがちですが、日常の中にも予防につながる動作はたくさんあります。たとえば、
- 椅子からの立ち上がり動作はスクワットに
- 洗濯物を干す動作で体側や肩のストレッチ
- 階段の上り下りで自然な筋力トレーニング
日々の動作に少しだけ意識を加えることで、転倒予防体操は「生活の中に溶け込んだ予防策」になります。
年齢や体調に応じて、無理なく続けられる方法を見つけ、支援者や家族とも協力しながら「動ける毎日」を支えていきましょう。
介助時に気をつけたい転倒リスクと安全な支援方法
高齢者の転倒は、日常生活の中だけでなく、介助中にも多く発生しています。歩行や移動、起立・着座といった動作の際に、介護職の支援方法が不適切だったことで、バランスを崩し転倒するケースは少なくありません。
特に注意が必要なのは、支援者の意図が高齢者の動作とズレることで、思わぬ方向に力が働いてしまう場面です。続いては、介助時に見落とされがちなリスクや、安全に支援するための具体的なポイントを確認してみましょう。
【状況別】転倒が起こりやすい介助シーン
-
歩行介助中
利用者と歩調が合っていない、支え方が不安定なまま移動を促したことでバランスを崩す。
-
立ち上がり・座り込み
無理に持ち上げようとすると、重心がズレて利用者も支援者も共倒れになる危険がある。
-
トイレや入浴場面
床が濡れて滑りやすい上に、衣服のずれや脱衣の姿勢変化が不安定さを招く。
支援の仕方で転倒リスクは大きく変わる
介助中の支援の仕方が適切であるかどうかは、転倒事故の発生率に直結します。以下は、よくあるNG支援と、それに対する安全な代替アプローチの比較です。
避けたい支援例(NG)
- ズボンの後ろを持って持ち上げる
- 手を上に引っ張って歩かせる
- 介助者が先に動いてリードしてしまう
- 無理な姿勢で支えようとして腰を痛める

安全な支援例(OK)
- 骨盤の横に手を添えて安定を確保
- 手を握るときは手のひらが下、親指側から支える
- 歩幅を合わせて「並走」する意識で
- 膝折れに備えて脚や関節を支える準備を

片麻痺・筋力差がある方への配慮
利用者の身体に左右差がある場合、介助者の立ち位置や声かけの仕方にも工夫が必要です。
- 患側のやや後方に立ち、バランスを崩したときに支えられるポジションをとる
- 肘を軽く曲げさせ、支える手は「骨盤と肘の外側」に
- 急な動作にならないよう、事前に声をかけてから誘導する
これらの配慮によって、利用者に安心感を与えると同時に、予測不能な動作を抑えることができます。
支えきれないと感じたときの正しい対応
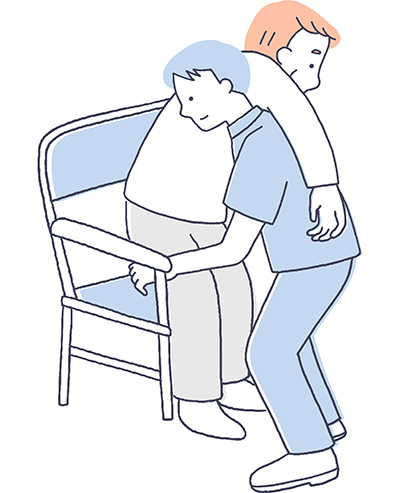
介助中に利用者がバランスを崩し、支えきれないと感じる場面では、「倒れないように持ち上げる」のではなく、「安全に倒れる」準備が必要です。
介護職が無理に支えようとすると、利用者の転倒は防げたとしても、支援者の腰や肩に大きな負担がかかり、怪我につながる危険性があります。安全に転倒を受け止めるための基本的な考え方は以下の通りです。
- 身体全体ではなく「関節(肩・骨盤)」を支える
- バランスを崩した方向に一緒に動き、受け止める
- 力を逃がすようにゆっくり床に着座させる
- 倒れる位置に障害物がないかを即座に確認
- 支援者はひざを軽く曲げ、腰を落として衝撃を吸収する
こうした動作を日頃から訓練し、シミュレーションしておくことで、いざというときの対応力が身につきます。
介助中に気をつけたい5つの安全チェック
- 足元に障害物がないか(マット・コード・車輪など)
- 床が濡れていないか(浴室・トイレ・台所など)
- 支えになる設備があるか(手すり・椅子の安定性)
- 利用者の表情・体調は安定しているか
- 介護者自身の姿勢は無理がないか
この5つは、日常の介助の中で習慣として確認しておくべき基本です。特別な道具がなくても、意識だけで大きな転倒リスクを減らすことができます。
支援の信頼関係が「安心して動ける」環境をつくる

転倒のリスクを減らすために必要なのは、技術や注意力だけではありません。介助を受ける側が「安心して任せられる」という信頼感を持っているかどうかです。
声かけのタイミング、手の当て方、表情、間合い、そうした細かな配慮の積み重ねによって、利用者は心身を委ねることができます。反対に、支援者が急いでいたり、不安そうにしていたりすると、利用者も不安定な動作になりやすくなります。
特に認知機能に不安のある方や、転倒経験がある方ほど、「見守られている安心感」が身体の動きそのものを支える要素になります。
技術と心の両面から「転ばせない支援」を
介護における安全な支援とは、持ち上げたり押さえつけたりすることではなく、「その人の動きを引き出す関わり」です。丁寧な観察、的確な声かけ、そして安心できる関係性によって、転倒のリスクは着実に減らすことができます。
ひとつひとつの動作に「安全を届ける意識」を持ち続けること。それが、介護現場の信頼をつくり、利用者の自立を支える礎となります。
自宅でもできる転倒予防環境づくり|日常に潜むリスクの排除

転倒の大きな原因は加齢による筋力低下やバランス感覚の衰えだけではありません。日々生活する環境の中にある「ほんの少しの段差」や「滑りやすい床面」などが、高齢者にとっては大きな転倒要因となります。
特に自宅は慣れた場所だからこそ見落としやすく、「これまで大丈夫だった」環境が、年齢とともに危険な空間へと変化していることに気づきにくいのが現実です。
フロア別|転倒リスクを洗い出すチェックカード
-
玄関・廊下
- 段差の昇降がスムーズにできているか
- 敷物や靴の散乱が通行の妨げになっていないか
- 夜間の足元が十分に明るく保たれているか
-
トイレ・浴室
- 床が濡れて滑りやすくなっていないか
- 立ち座り時に掴まる場所があるか
- マットや段差に足が引っかかっていないか
-
リビング・寝室
- コード類が床を横断していないか
- カーペットや段差の端がめくれていないか
- ベッドや椅子の高さが低すぎないか
危険ポイント別に見る「つまずきやすい場所」
| 場所 | 主なリスク要因 | 推奨される対策 |
|---|---|---|
| 室内の段差 | 5~10cmの敷居・境目が見えにくい | 段差プレートや明るい目印を設置 |
| ベッド周辺 | 暗がりで足元が見えにくく、寝起き直後でふらつきやすい | 足元灯・フットライト・手すりの設置 |
| キッチン | 水濡れによる滑り/イスの脚に足を引っかけやすい | 防滑マット+作業時は履き物を工夫 |
リスクに気づく「家族の目」と「日常の視点」

自宅の危険を察知するのは、必ずしも高齢者本人とは限りません。多くの場合、同居する家族や訪問介護スタッフなどが先に「いつもと違う動き」や「歩きづらそうな場所」に気づきます。
たとえば、足元を見ながら歩いている、ドア枠に何度も手をつく、寝室で転びかけた形跡がある、そんな些細な変化が、環境見直しのきっかけになります。
周囲の人が「ここ、危ないかも」と思った場所は、すぐに改善できるようチェックリスト化しておくと効果的です。
いますぐできる家庭内の改善ポイント5選
-
電気コードは壁に這わせて固定
足元をまたぐ形で配線されていると、つまずきの原因になります。
-
滑り止めシートを玄関・脱衣所に配置
タイル床や水まわりの転倒防止に有効です。
-
トイレにL字型の手すりを設置
立ち座りの負担が軽減され、力が入りやすくなります。
-
廊下や寝室に人感センサー照明を導入
暗い時間帯の移動が安全になり、スイッチ操作の必要もありません。
-
よく使う収納を胸の高さにまとめる
しゃがむ・背伸びの動作を減らすだけで事故の可能性が下がります。
「自分では気づけない場所」はプロの視点で発見
多くの家庭では、長年使ってきた動線や家具配置に慣れているため、かえってリスクに気づきにくくなっています。そんなときに役立つのが、福祉用具専門相談員や住宅改修アドバイザーといった専門職による外部からのアドバイスです。
介護保険を利用して住宅改修や手すり設置などを行う場合、事前に専門家が家の中を訪問し、危険箇所を調査・評価してくれます。これにより、生活動線に合った予防策を無理なく取り入れることが可能になります。
また、地域包括支援センターでは転倒予防や自宅安全に関するパンフレット配布や相談窓口も設けているため、迷ったら気軽に頼ってみるのがよいでしょう。

事故を防ぐには「点検」の習慣が不可欠
一度整備した環境も、時間とともに変化していきます。家具の移動、経年劣化、家族構成の変化などが新たな転倒要因となることもあります。
そこでおすすめなのが、「月に1回の安全点検日」を家庭内で決めておく方法です。簡単なチェックシートを使って以下のような項目を確認するだけでも、大きな事故を防げる可能性があります。
- 電球が切れていないか
- 床に新しい障害物が増えていないか
- 手すりが緩んでいないか
- カーペットの端が浮いていないか
- 座る椅子の高さや安定感に変化がないか
このように定期的に「見る目」を更新することで、日常の中に潜むリスクを自然と減らすことができます。
環境を変えることは、暮らしの安心をつくること
転倒予防というと運動やトレーニングに目が行きがちですが、自宅という生活空間の見直しこそが「転ばない毎日」の基盤になります。
住み慣れた家を「安全な場所」に変えていくことは、その人らしく暮らし続けるための土台となります。
ぜひ、今の暮らしをひとつずつ見直しながら、高齢の家族も、自分自身も安心できる空間づくりに取り組んでいきましょう。
予防の習慣化が生活を変える|続けやすい工夫と介護者の関わり方

転倒予防においてもっとも重要なことは「続けること」です。どんなに効果的な体操や環境整備をしても、継続できなければ意味を持ちません。けれども、続けることは簡単ではありません。だからこそ、無理なく日常に溶け込ませる工夫と、介護者の関わり方が大きな役割を果たします。
習慣化を支える4つの工夫
生活に溶け込む運動の「習慣化フロー」
- 無理のないメニューを選ぶ(短時間・少回数から)
- 生活の中に組み込む(食後・テレビ前など)
- 「できた」を意識する記録方法を作る
- 疲れたら休む、やらない日も許容する
- 1週間後、1ヶ月後に振り返りを行う
この流れを意識して習慣化に取り組むと、挫折しにくく、無理なく続けることができます。
介護者の声かけが「やる気」を引き出す

高齢者本人が運動を続けたくなるきっかけの多くは、「誰かに応援されている」と感じられることです。介護する家族や支援者が、「昨日よりスムーズに立ち上がれましたね」「この運動、姿勢がきれいでしたよ」と小さな変化に気づいて声をかけるだけでも、自信と意欲を引き出すきっかけになります。
ときには「今日は休んでもいいですよ」と柔らかく伝えることも必要です。頑張らせるのではなく、続けられる環境を一緒に作っていくことこそが、本当の支援になります。
転倒予防の習慣がもたらす変化
毎日の予防習慣が積み重なった先には、歩くことが不安ではなくなったり、自分で動ける範囲が広がったりといった変化が生まれます。そしてそれは、単なる身体の変化にとどまりません。
「また出かけてみたい」「誰かに会いたい」「今日も気持ちよく動けた」そんな想いが芽生えることで、高齢者の日常は大きく変わっていきます。
転倒しないために取り組むことは、制限をかけることではなく、自分らしい暮らしを取り戻すための習慣です。
「動ける毎日」は、誰かとの関わりで続いていく

予防の習慣は、一人ではなかなか続けることが難しいものです。だからこそ、家族や支援者、施設職員などがそっと背中を押してくれる存在であることが、何よりの支えになります。
声をかけ、気づきを伝え、無理のないペースを一緒に考える、その関わりの積み重ねが、「転ばずに暮らす」日常を守り、「今日も動ける」という小さな自信を育てていきます。
習慣が生み出す変化は、体だけでなく、心も生活も変えていきます。転倒予防の先にある「安心して動ける毎日」を目指して、ひとつずつ積み重ねていきましょう。









